1. Introduction
La gencive fait partie de la muqueuse buccale et constitue aussi la
partie la plus périphérique du parodonte.
Elle débute au niveau de la ligne
mucogingivale et recouvre les parties coronaires des procès alvéolaires. La LMG
est absente au niveau du palais; elle fait à cet endroit partie de la muqueuse
palatine kératinisée, non mobile. La gencive se termine au niveau du collet des
dents où elles les entourent et forme un anneau épithélial (épithélium
jonctionnel), l’attache épithéliale. Elle assure ainsi la continuité du
recouvrement épithélial de la cavité buccale. La gencive libre est
classiquement subdivisée en différentes zones topographiques: la gencive libre,
la gencive attachée et la gencive inter dentaire.
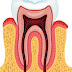
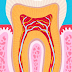
2. Aspect histologique
La gencive est constituée d’une composante
épithéliale et d’une composante conjonctive.
1- L’épithélium
L’épithélium qui recouvre la gencive
peut être différencié en trois types:
- l’épithélium buccal qui tapisse la cavité
buccale,
- l’épithélium sulculaire qui fait face à la
dent sans y adhérer,
- l’épithélium jonctionnel qui réalise
l’adhésion entre la gencive et la dent.
a- L’épithélium buccal
Il s’agit d’un épithélium
pavimenteux, stratifié, kératinisé qui présente des digitations épithéliales
dans le chorion gingival. Il comprend quatre couches.
On distingue de la lame basale vers
l’extérieur:
Les cellules de la
couche basale (stratum germinatum) sont soit cylindriques, soit cuboïdes et sont en contact avec
la membrane basale. Les cellules basales possèdent la capacité de se diviser.
La couche basale peut être considérée comme le réservoir des cellules
progénitrices.
La couche épineuse (stratum spinosum) de l’épithélium est constituée de 10
à 20 couches de cellules relativement larges, polyédriques, munies de
prolongements cytoplasmiques courts. Les cellules sont attachées entre elles
par de nombreux hémidesmosomes.
La couche granuleuse
(stratum granulosum) , est
formée de cellules de corps électro-dense de kérato-hyaline et des amas de
granules contenant du glycogène commencent à apparaître. Ces granules semblent
en relation avec la synthèse de kératine.
Les cellules de la couche cornée (stratum
corneum) possèdent
un cytoplasme rempli de kératine et la totalité de l’appareil de synthèse
protéique et de production d’énergie a disparu (noyau, mitochondries, réticulum
endoplasmique et appareil de Golgi). La kératinisation de la muqueuse buccale
varie selon les différentes régions dans l’ordre suivant: le palais (le plus
kératinisé), la gencive, la langue et les joues.
b- L’épithélium sulculaire
Il fait face à la dent. Il s’agit
d’un épithélium pavimenteux stratifié non kératinisé.
c- L’épithélium jonctionnel
L’épithélium jonctionnel, dont la hauteur peut
atteindre 2 mm, entoure le collet de la dent comme un anneau. Les composantes
tissulaires de la région dento-gingivale achèvent leurs caractéristiques
structurales en même temps que l’éruption de la dent. L’épithélium adamantin
réduit est remplacé graduellement par un épithélium jonctionnel durant
l’éruption. Cet EJ est en continuité avec l’épithélium sulculaire et participe
à l’attache entre la gencive et la dent. Dans sa partie apicale, il n’est
constitué que de quelques couches cellulaires alors que coronairement, il est
composé de 15 à 30 couches. L’EJ est composé de deux couches, la couche basale
(active sur le plan de la division cellulaire) et la couche supra basale
(cellules filles). Les cellules basales ainsi que les cellules supra-basales
sont allongées selon un axe parallèle à la surface de la dent. Les trois autres
couches cellulaires de la stratification (moyenne, granuleuse, cornée)
n’apparaissent pas. La membrane des cellules de l’EJ présente des
hémidesmosomes en direction de l’émail. Ainsi, l’interface entre l’EJ et
l’émail est identique à celle entre tissu épithélial et tissu conjonctif.
L’épithélium n’est donc pas seulement en contact avec l’émail mais est
physiquement attaché à lui. Il reste différencié et ne se kératinise pas. L’EJ
sain ne présente pas de digitations dans le tissu conjonctif adjacent. L’EJ
constitue une entité histologique particulière caractérisée par un «turn-over»
rapide des cellules.
3. Le tissu conjonctif gingival
C’est le tissu prédominant de la
gencive. Il est composé de fibres de collagène (60% du volume tissulaire, de
fibroblastes (5%), de vaisseaux et de nerfs enchâssés dans une matrice
extracellulaire (35%).
a- Les cellules du tissu conjonctif
Les cellules du tissu conjonctif
sont:
- les fibroblastes: ce sont les cellules principales du
tissu conjonctif (65% de la population cellulaire totale). Ils sont situés
entre des fibres de collagène, leur orientation spatiale étant conditionnée par
l’organisation des faisceaux fibrillaires. Le fibroblaste est impliqué dans la
production de divers types de fibres retrouvées dans le tissu conjonctif et
dans la synthèse de la matrice extracellulaire du tissu conjonctif.
- Les cellules de
défense: myéloïdes (monocytes, macrophages, leucocytes),
lymphoïdes (lymphocytes T et B, plasmocytes), mastocytes (ils sont responsables
de la production de certains composants de la matrice extracellulaire) et
cellules accessoires (cellules présentant l’antigène, plaquettes, cellules
endothéliales, cellules dendritiques).
b- Les fibres du tissu conjonctif
Ce sont les fibres de collagène, de réticuline
et élastiques.
- Les fibres collagènes constituent la composante essentielle
du parodonte. Elles possèdent de nombreuses propriétés biophysiques et
biochimiques qu’elles confèrent aux tissus qu’elles constituent (résistance aux
tractions et aux forces mécaniques, souplesse, insolubilité dans l’eau,
digestion par des enzymes protéolytiques (collagénases, protéases)). Ces fibres
confèrent à la gencive une forme stable, et si elles se fixent en dessous de
l‘épithélium jonctionnel à la surface des dents, elles les protègent contre les
forces de cisaillement et stabilisent les dents individuelles pour former une
arcade fermée. Au sens large, les fibres périosto-gingivaux peuvent également être
comptées parmi les fibres gingivales. Ils fixent la gencive sur le procès
alvéolaire. Selon leur insertion et leur trajet à travers les tissus, les
faisceaux orientés dans la gencive peuvent être divisés en plusieurs groupes
- les fibres dento-gingivales sont incluses dans le cément de la
partie supra-alvéolaire de la racine et se projettent, à partir du cément, en
éventail vers les surfaces tissulaires gingivales libres vestibulaire, linguale
et inter proximale. On distingue les fibres coronaires, horizontales et
apicales.
- Les fibres
circulaires et semi-circulaires sont des faisceaux de fibres qui suivent un trajet dans la
gencive libre et encerclent la dent de la manière d’une bague.
- Les fibres
dento-périostales sont
incluses dans la même portion de cément que les fibres dento-gingivales mais
elles suivent un trajet en direction apicale par rapport aux crêtes osseuses
alvéolaires vestibulaire et linguale et se terminent dans le tissu conjonctif
de la G.A.
- Les fibres
transeptales s’étendent
entre le cément supra-alvéolaire de deux dents adjacentes. Elles présentent un
trajet droit à travers le septum inter dentaire conjonctif et sont incluses à
chaque extrémité dans le cément de chaque dent adjacente. Elles sont
responsables de la consistance ferme de la gencive marginale. On trouve aussi
les fibres alvéolo-gingivales, inter papillaires, trans-gingivales,
périosto-gingivales, inter circulaires et inter gingivales.
- Les fibres de
réticuline
sont des fibres qui se trouvent
normalement connectées aux fibres de collagène les plus fortes. Elles
correspondent à des fibrilles de collagène récemment formées, qui peuvent
poursuivre leur polymérisation et se transformer en fibres de collagène et en
faisceaux. Elles sont présentes aux interfaces entre épithélium et tissu
conjonctif.
- Les fibres élastiques n’ont
pas une structure homogène. Leur élasticité est le fait d’une structure
fibreuse et fibrillaire. Elles comportent invariablement deux composantes
morphologiques et biochimiques distinctes mais étroitement liées: une
composante centrale amorphe, l’élastine (90% de la fibre élastique mature) et
une composante micro fibrillaire périphérique.
c- La matrice extracellulaire
La matrice extracellulaire est essentiellement produite par les
fibroblastes bien que certains constituants le soient par les mastocytes et
d’autres composants dérivés du sang. Elle est le milieu dans lequel les
cellules du tissu sont incluses et elle est essentielle au maintien des
fonctions normales du tissu. C’est en son sein qu’a lieu le transport de l’eau,
des électrolytes, des nutriments, des métabolites vers et a partir des cellules
du tissu conjonctif. Le constituant majeur de la matrice extracellulaire du
tissu conjonctif est représenté par les macromolécules de protéines
polysaccharidiques. Ces complexes sont divisés en glycoprotéines et
protéoglycanes.
4. Vascularisation
:
La
vascularisation de la gencive provient des branches des artères alvéolaires
supérieures et inférieures.
5. INNERVATION
ž La
gencive est innervée par les branches maxillaires et mandibulaires du nerf
trijumeau.
6. HISTO-Physiologie
Rôle de
protection : La protection est assurée par l'organisation particulière de
l’épithélium.
Rôle de
défense, fixation et nutrition assuré par le chorion





Aucun commentaire:
Enregistrer un commentaire